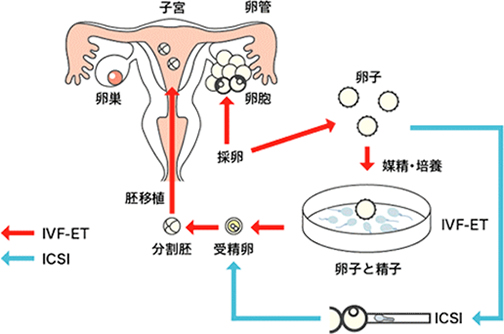
体外受精(IVF-ET)とは、卵子を体外に取り出し(採卵)、採取した精子と受精させ(媒精)、
分割した受精卵を子宮内に戻す(胚移植)ことで妊娠を成立させる不妊治療のことです。
1978年にイギリスで世界初の体外受精児が誕生して以来、体外受精の技術は全世界で急速に普及しました。
自然に妊娠することが最も良いのですが、なかなか妊娠が成立しなかった場合、既存の不妊治療の中では、体外受精は早期に妊娠を成立させる治療法のひとつです。
卵子と精子の通り道である卵管に問題がある場合(卵管障害)や、精子自体や精子を運ぶ精路に問題がある場合(男性因子)、また他の不妊治療(タイミング指導、人工授精など)で妊娠が成立しない場合に行ないます。自然妊娠と比べても赤ちゃんに異常が現れる確率に差はないと言われています。
しかし、この治療法は患者さまにとっていろいろな負担や副作用があります。
たとえば、保険が適応されないことによる経済的な負担、頻繁な通院による肉体的・精神的な負担、採卵にともなうリスクなどです。
したがって、体外受精以外の治療では妊娠の可能性がないか、きわめて低いと判断された患者さまにのみ、この治療法をおすすめしています。

体外受精のメリット・デメリットまとめ
体外受精のメリットは、何といっても妊娠率が高いということです。
周期あたりの妊娠率は、タイミング指導の8倍、人工授精の4倍程度とも言われています。
検査結果から体外受精の適応がはっきり分かっている場合、できるだけ早く体外受精を検討されることをおすすめします。
まず、一般不妊治療に比べて、身体的にも経済的にも負担が大きくなります。
排卵誘発剤の注射を毎日受けたり、麻酔をかけて採卵を行なったりといった負担が挙げられます。※1
排卵誘発剤の副作用として、以前は、卵巣が腫れたり、腹水が溜まったりする卵巣過剰刺激症候群がよく起こりましたが、最近は新薬の登場や薬の使い方の進歩により、ほとんど起こりません。
その他のリスクとして、採卵後に腹腔内出血や腹膜炎などが起こることもありますが、非常にまれです。
経済的な負担としては、保険が適用されないため、数十万円の費用がかかります。
ただ、これも助成金が出るようになっています。※2
生まれてくる子の安全性については、先天異常や染色体異常の率は、通常妊娠と変わらないと言われています。
※1 当クリニックでは、通院のストレスを避けるために、排卵誘発剤を自己注射することもおすすめしています。
※2 助成金については、自治体によって条件などが異なりますので、詳しくは各自治体の窓口でご確認ください。
体外受精・胚移植法の適応
体外受精・胚移植法(IVF-ET)など、高度な技術を必要とする不妊治療を「高度不妊治療(ART)」と言います。
体外受精・胚移植法では、排卵誘発剤による卵巣刺激を行ない、一度に複数の卵子を育て、体内より取り出した卵子と精子を体外で受精させ、分割を確認してから子宮に胚を移植します。
では、どのような方が体外受精・胚移植法の適応となるのでしょうか?
- 男性不妊症治療(乏精子症、精子無力症、奇形精子症、無精子症の方など)
- 卵管性不妊症治療
- 免疫性不妊症治療
- 原因不明不妊症治療
- 難治性不妊症治療
軽度の男性不妊症の場合、まず、投薬を行い精液所見の改善をめざしますが、改善が認められない場合や、人工授精などの治療で妊娠に至らなかった場合に、体外受精・胚移植法の適応となります。
男性不妊症の中でもかなり精液所見が悪い場合や、精液中に精子を認めない場合に、精巣から直接精子を取り出すことができれば、顕微授精法で受精を助けることができます。
子宮卵管造影などで検査した結果、卵管が狭窄もしくは閉塞している場合には、精子と卵子が出会うことができませんので、体外受精・胚移植法の適応となります。
抗精子抗体が存在する場合には、精子の運動能や受精能が低下している可能性が高いので、体外で受精させる体外受精・胚移植法(もしくは顕微授精法)の適応となります。
不妊症の検査を行なっても原因がわからず、タイミング療法や人工授精を行なっても妊娠に至らない場合、体外受精・胚移植法が有効です。 この場合約50%にピックアップ障害の可能性があるため、実際に体外受精を行なってみることで受精の確認ができます。
子宮筋腫や子宮内膜症がある場合で、長期間妊娠に至らない難治性不妊症の方も、体外受精・胚移植法の適応となります。
※体外受精(IVF-ET)
【IVF-ET】は、in vitro fertilization and embryo transfer(体外受精・胚移植)の略称です。
日本では、1983年に東北大学医学部付属病院の産婦人科のチームにより、初めて成功しました。
それ以来、日本でも様々な大学や病院で研究が進められています。
そして、顕微授精はこの体外受精が進化して、少ない精子でも受精させ、胚移植が可能な受精卵を確保することができる方法として開発された技術です。
体外受精は、高齢による不妊症や両側卵管閉塞、男性不妊症の方のほか、不妊治療専門病院で各種不妊治療を行なっても妊娠に至らない、原因不明の不妊の方などにも行なわれます。
適応については一般的に、女性の両側卵管閉塞はもちろん、男性の精子が1千万個以下、人工受精が5回以上不成功に終わった方、各種不妊治療を行なっても1年以上妊娠に至らない方などです。
不妊治療専門病院では、通常、まずは精子を自然受精させますが、乏精子症など男性側に受精障害がある場合には、顕微授精(多くの場合は「ICSI」)を行ないます。
卵子の周囲にある透明帯に問題があって孵化しにくいときは、「アシステッドハッチング」という技術で着床を手助けすることもあります。
周期あたりの妊娠率は、自然妊娠と比較して、体外受精(IVF-ET)を行なった場合、上昇します。