【その他解説一覧】
顕微授精について
一般体外受精の場合、1つのスピッツの中に精子と卵子を入れて精子が自分で卵子の中に侵入していきますが、顕微授精(ICSI)の場合には、1個の精子を細い針を用いて卵子の中に注入します。
→体外受精の方法についてはこちら
1992年にベルギーでDr.PalermoによりICSIでの出産例が報告されて以来、一般体外受精・胚移植法で妊娠に至らなかったご夫婦にも妊娠できる可能性ができました。
では、どのような方が顕微授精の適応になるのでしょうか?
現在では、成功例は数百万例を越えており、顕微授精による治療方法では、精子の動きが良くなくても、遺伝子をつかさどるDNAがしっかりしていれば、卵1個に対し、精子1個だけで受精できるの で、非常に効率的です。
また、どの様な精子(射精された精子・副睾丸の精子(精巣上体精子)・睾丸の精子(精巣精子)・凍結された精子)でも同じ ように受精し、妊娠、出産が可能になります。
ただし、顕微授精(ICSI)で妊娠するには、体外受精の成功率が高く、顕微授精の高度な技術を持った施設で行う必要がありま す。
患者様の中には、胎児の異常発生を心配する方もいらっしゃいますが、一般に、出生児の2〜3%には、何らかの異常があると言われています。
一般不妊や体外受精、顕微授精などの不妊治療で妊娠し出生した子供の奇形率は、普通妊娠での出生児と変わりません。
世界的なデータを見ても、異常発生の確率には、特に差はなく、顕微授精(ICSI)は、技術として確立されたものであるといえます。
中〜高度の男性不妊症の場合
精子の数が少ない、運動率が低い、奇形率が非常に高い場合など一般体外受精での受精が難しいと思われる方に顕微授精を行います。
中無精子症(精液中に精子を認めない)の場合
精巣内に精子が造られていれば精巣より直接精子を取り出し顕微授精することができます。
中原因不明の受精障害
精子の状態に異常がなくても一般体外受精で受精しないことがまれにあります。この場合にも顕微授精を行います。
胚移植について
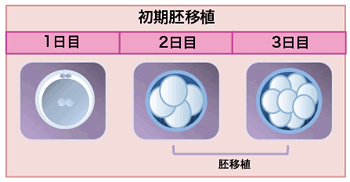
初期胚移植
受精した胚を採卵から2〜3日培養し、分割が進んだのを確認し、子宮に戻すことを初期胚移植といいます。
移植する胚は最も形態の良い胚から順に移植します。
もっとも一般的な移植方法で、胚移植のキャンセルも少ないため、初めて体外受精を受けられる方にお勧めしています。
胚盤胞移植
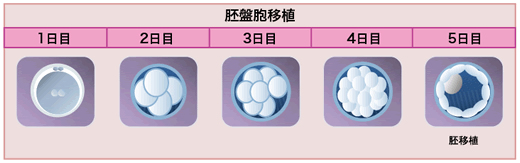
胚盤胞移植とは?
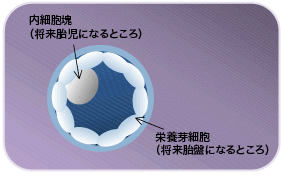
初期胚移植で妊娠に至らない場合には分割胚をさらに培養(採卵から5〜6日)し、「胚盤胞」になるまで発育させてから胚移植を行います。この方法を胚盤胞移植といいます。
胚盤胞の後期に成長すると、将来胎児になるところと、胎盤になるところがわかるようになってきます。
以前は、培養液の問題で胚盤胞まで培養することは困難でしたが、最近では新しい培養液が開発され培養が可能になりました。
しかし、培養した全ての胚が胚盤胞になるわけではなく、胚盤胞にたどり着けるのは約40〜50%です。このように、胚盤胞にたどり着くことができれば、初期胚より妊娠の可能性の高い胚を選別することができます。
また、自然妊娠の場合、卵管で受精した胚は分割を繰り返しながら胚盤胞になる頃に子宮にたどり着きます(妊娠成立)。
胚盤胞を移植することで、より自然な着床時期に子宮に胚を戻すことができます。よって、1個の移植胚あたりの着床率は初期胚よりも高くなります。
胚盤胞の培養を続けるのは採卵から6日目までになります。
6日目に胚盤胞に発育した場合に、胚移植すると妊娠率が低下することが明らかとなっていますので、6日目に胚盤胞に発育した場合には胚移植を行わず、凍結保存して次周期以降に融解胚移植されることをお勧めしています。
胚盤胞移植の適応となる方
胚盤胞移植の適応となる方
初期胚の段階で良好と判断された胚が必ずしも胚盤胞に発育できるわけではありません。
胚盤胞移植を行うことで、体外で胚盤胞に発育できたか確認してから移植することができます。
1個移植を希望される方
胚盤胞に発育すれば、初期胚移植よりも着床率が増加します。
胚盤胞移植のメリット
胚の選別
胚盤胞まで培養することで、より正確に良好な胚を選別することができます。
高い着床率
自然妊娠の場合、卵管で受精した胚は分割を繰り返しながら胚盤胞になる頃に子宮にたどり着きます。
胚盤胞を移植することで、より自然な着床時期に移植することができます。
子宮外妊娠の予防
通常、子宮外妊娠の可能性は2〜5%ですが、胚盤胞移植では1%以下となります。特に卵管因子の方には有効です。
胚盤胞のデメリット
胚移植のキャンセル
胚盤胞にまで発育できるのは受精した胚の40〜50%といわれていますので、胚盤胞にならなければ胚移植がキャンセルとなります。
2段階胚移植
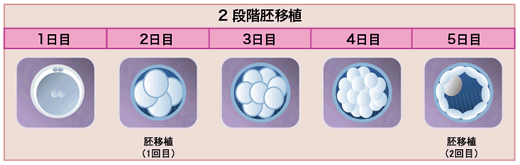
2段階胚移植とは?
2段階胚移植では、初期胚移植と胚盤胞移植を同じ周期に行います。
採卵後2〜3日目に初期胚を移植し、5日目に胚盤胞を移植します。この方法は、最初に移植した初期胚が子宮内膜に作用して着床の準備を進め、胚盤胞を移植することで妊娠率が上昇すると考えられています。
移植数が2(〜3)個になるため多胎妊娠になる可能性が高くなります。
また、日本産婦人科学会の規定により過去の体外受精実施回数や奥様の年齢によっては2段階胚移植をできない場合もありますのでご了承ください。
2段階胚移植の適応となる方
以前の体外受精で胚盤胞移植がキャンセルになった方
初期胚移植を行い、残りの胚を胚盤胞まで培養するため、胚移植のキャンセルなしに胚盤胞に発育できるか確認することができます。
胚盤胞移植で妊娠に至らなかった方
初期胚が子宮内膜に作用して着床の準備を進め、胚盤胞を移植することで妊娠率が上昇すると考えられています。
2段階胚移植のメリット
初期胚移植を行い、残りの胚を胚盤胞まで培養するため、胚移植のキャンセルなしに胚盤胞に発育できるか確認することができます。
2段階胚移植のデメリット
移植数が2(〜3)個になるため多胎妊娠になる可能性が高くなります(第2子不妊の方や、双胎を避けたい方にはお勧めしません)。
胚の凍結保存(凍結融解胚移植法)について
胚の凍結保存は超急速ガラス化法と呼ばれる方法で行っています。
超急速ガラス化法が開発されてから受精卵、初期胚、胚盤胞とあらゆるステージの胚を高い生存率(90%以上)で凍結保存できるようになりました。
凍結保存のメリット
余剰胚の凍結保存
体外受精で複数の受精卵が得られた場合には、胚移植後に残りの胚を凍結保存しておくことが可能です。凍結保存できれば胚移植で妊娠に至らなかった場合、次周期以降に卵巣刺激や採卵を行わずに胚移植することができます。
卵巣過剰刺激症候群(OHSS)の回避
排卵誘発剤の副作用で卵巣が腫れてしまった場合に妊娠すると、症状が悪化することがあります。
子宮内膜調整
卵巣刺激によりホルモンの値が高くなりすぎると子宮内膜の状態が必ずしも胚を受け入れるのに適した環境とはいえません。また、子宮内膜が薄い場合には妊娠率が低下することが報告されています。こういった場合には次周期以降に子宮内膜を整えてから胚移植を行います。
凍結保存のデメリット
胚の凍結技術は100%の生存率を保障するものではありません。融解後に胚が死滅した場合には移植がキャンセルになります。
凍結融解胚移植について
凍結融解胚移植法とは、体外受精や顕微授精でできた胚を凍結保存しておき、採卵した周期とは別の周期に融解して子宮内に移植する方法です。
融解胚を移植する場合には、自然な排卵のタイミングにあわせて移植する方法(自然周期)か、排卵を起こさずに卵胞ホルモンを投与して子宮内膜を整えるホルモン補充周期(HRT)があります。月経周期が規則的で排卵が確認できる方は自然周期の胚移植が可能ですが、子宮内膜が薄い方や、月経周期が乱れがちで排卵日が予想できない方はホルモン補充周期に胚移植を行います。
保存期間と料金
保存期間は凍結日より1年間となります。保存を延長される場合には更新手続きが必要となります。
料金はこちら
孵化補助術について
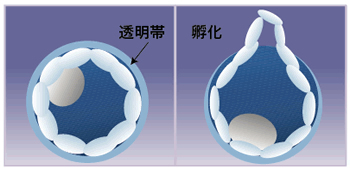
胚盤胞が子宮内膜に着床する場合には透明帯とよばれるタンパクの殻を破って胚自身が飛び出す「孵化」と呼ばれる現象が起こります。
この殻が硬いと孵化がうまく行われず、その結果着床しにくくなります。
体外受精で良好胚を移植したにもかかわらず妊娠に至らなかった場合や、透明帯が厚い場合には孵化がうまくいかなかったことが原因の一つと考えられます。胚を凍結した場合や年齢が高くなると透明帯が硬くなるといわれています。
このような場合には、あらかじめ、透明帯に穴をあけるか、薄くする処理を行うことで孵化しやすくなります。これを孵化補助術(AHA)といいます。
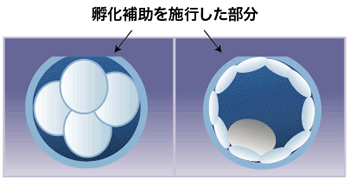
孵化補助術の方法
孵化補助術にはいくつかの方法がありますが、当クリニックでは、レーザーを用いて行っています。
以前は、酸性の薬品を用いて行うのが主流でしたが、レーザーを用いることで薬品による影響が無く操作が簡易なため時間も短く安全に行えるようになりました。
孵化補助術の適応となる方
・透明帯が厚い方
・年齢が35才以上の場合
・過去に2回以上体外受精を行っても妊娠に至らなかった方
・凍結融解胚移植を行う方
動画 AHA(孵化補助術)
レーザーを用いて人工的に透明帯に穴をあけたり、薄くして孵化を補助することで妊娠率の向上を図ります。
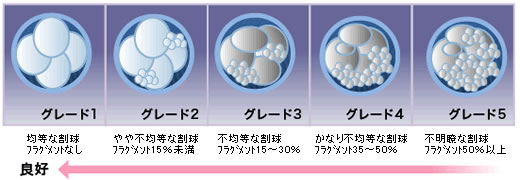
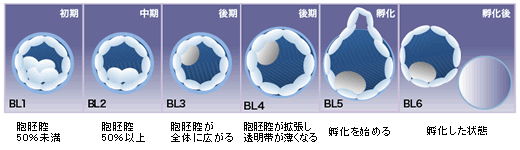
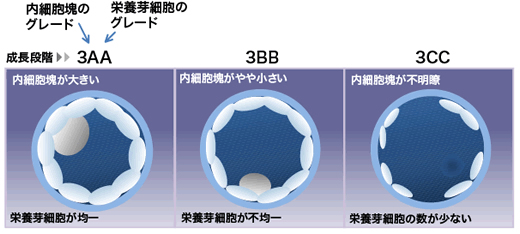
グレードについて
精子凍結について
体外受精や人工授精を行う際に、ご主人様が来院できない場合にはあらかじめ精子を凍結保存することができます。
また、造精機能の低下が予想される方や、高度の乏精子症の方にも凍結保存していただけます。
保存期間は、3ヶ月(更新できません)もしくは12ヶ月(更新できます)でお選びいただけます。保存期間を延長される際には更新手続きが必要となります。
金額はこちら
体外受精の副作用について
卵巣過剰刺激症候群(OHSS)
体外受精を行う際には、一度に複数の卵子を採取するため排卵誘発剤を使用します。
卵巣は本来親指大の大きさですが、排卵誘発剤で卵巣を刺激することにより卵巣が腫れ、腹水やときに胸水などの症状が起こり、悪化すると血液が濃縮され電解質の異常や血栓症を起こす場合があります。これを卵巣過剰刺激症候群(OHSS)といい、排卵誘発剤の最大の副作用です。
OHSSは必ず発症するものではありません。
症状を悪化させないためにも以下のような症状が出た場合にはすぐに受診してください。
OHSSの症状
・お腹の張り
・腹痛や下痢
・急激な体重増加
・吐き気
・尿量減少
・息苦しさ
OHSSの原因
卵巣内の卵胞が一度に成長するため、卵巣が腫れて卵巣表面の血管から水分が腹腔内に露出することが原因です。
露出した水分は腹水となり血液が濃縮され尿量が減少します。その結果、電解質の異常、血栓症、呼吸障害などが起こります。
OHSSを発症しやすい方
一般的には排卵誘発剤に敏感に反応する方が発症しやすくなります。
・卵巣の反応のよい年齢の方(〜35歳)
・やせている人
・PCOS(多嚢胞性卵巣症候群:卵巣内に小さな卵胞が多数存在する)の方
OHSSの治療
軽度〜中等度の場合には外来で経過観察しますが、重度の場合には入院が必要となります。
妊娠するとOHSSが悪化しますのでOHSSが疑われる場合には、全ての胚を凍結し、胚移植をキャンセルします。
多胎
多胎とは双子以上の妊娠をいいます。多胎妊娠になると、単胎妊娠と比べ母体・胎児ともに出産までのリスクが高くなります。当クリニックではできるだけ多胎を避けるため胚移植数は基本的に1〜2個に制限しております。
多胎のリスク
単胎と比べ双胎の場合、早産になる確率は12倍といわれており切迫早産になると入院が必要となる場合があります。
また、低出生体重児で生まれてくる可能性が高くなります。
胚移植数について
胚移植の際には過去の治療歴や奥様の年齢を考慮して1〜2個移植します。
日本産婦人科学会の会告により患者様の年齢や、過去の体外受精実施回数によっては1個しか移植できない場合がありますがご了承ください。
- 生殖補助医療における多胎妊娠防止に関する見解
生殖補助医療の胚移植において、移植する胚は原則として単一とする。 ただし、35歳以上の女性、または2回以上続けて妊娠不成立であった女性などについては、2胚移植を許容する。 治療を受ける夫婦に対しては、移植しない胚を後の治療周期で利用するために凍結保存する技術のあることを、必ず提示しなければならない。
自己注射について
自己注射と聞くと「痛い」、「難しい」、「自分でさすのが怖い」、「うまく注射できているのかな・・・」など不安や心配な方も多いと思います。
一方で、自己注射をしていただくことで通院回数を減らし、通院費用を少なくすることができます。
また、お仕事をお持ちの方も治療のために会社を休む、遅刻、あるいは早退などをなるべく減らすことで、治療に安心して望むことができます。
当クリニックでは体外受精スケジュールに伴う注射は自己注射をお勧めしています。
初めての方でも安心して注射していただけるように個別に親切、丁寧な指導をさせていただきます。
- 指導日
- 持ち物
- 服装
都合の良い日をお知らせいただき看護師と相談の上決定いたします。
(詳しくはスケジュール作成時説明させていただきます)
自己注射同意書(スケジュール作成時お渡しします)
体外受精同意書(スケジュール作成時お渡しします)
普段着で結構です
顕微授精・体外受精の名医による不妊治療
不妊治療専門に行うレディースクリニック北浜は、院長が留学で海外の不妊治療の先駆者である名医のドクターのもとで学んだ知識と、前勤務先で積み重ねた豊富な臨床経験をいかし、高度な顕微授精や体外受精においても、全国平均を大きく上回る妊娠率を誇った全国有数の不妊治療施設です。
中でも顕微授精では、一般体外受精とは違い、精子の運動性能が悪い場合に行い採精いただいた精子の中から1個の精子を、注射針で卵子の中に入れる方法をいいます。
主に一般体外受精などで妊娠にいたらなかったご夫婦に行います。
精子は、当院にある精子特性分析機によって運動性能を分析する事ができ特に無精子症などの疾患の場合は、男性不妊の名医である増田先生の診察・手術を受けて頂く事も可能です。
治療自体は、何よりも患者様との信頼関係を大切に、心理的なサポートも行いながら、患者さま一人一人の症状に併せたご納得頂ける適切な治療法で体外受精や顕微授精また漢方療法や鍼灸療法など統合医療も提供しながら妊娠しやすい身体づくりをスタッフ一同でおこなっております。
また初めて不妊治療をされる方や、治療中の方のために、夫婦で参加できる体外受精セミナーや心理士による専門的なカウンセリングの無料提供も行っておりますのでご希望の方は、お気軽にお問い合わせください。
不妊の原因には、女性だけではなく、約半数は男性に不妊原因があるといわれています。顕微授精や体外受精などの不妊治療中は、周りからの過度な期待や切迫感などで精神的なストレスを抱えてしまう方が少なくありません。男性不妊の場合、男性の生殖器はとてもナイーブでストレスに敏感なため、精神的な不安は「不妊ストレスでさらに不妊」という現象を起こしてしまう場合があります。顕微授精や体外受精の治療中は、できるだけストレスや疲労を溜めないリラックスした日常生活を送ってください。