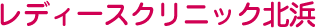体外受精を受けていただく前には、医師より体外受精・胚移植法の説明をさせていただきますので、必ずご夫婦お二人でお越しください。
ゆっくりとご納得いただけるまでご説明させていただきますので、時間に余裕をもっていらっしゃってください。また、今周期の卵巣刺激法や来院日などのスケジュールを確認させていただきます。
また、体外受精スケジュール作成時、精液所見や治療歴に基づき一般体外受精、顕微授精法またはスプリット法(一般体外受精と顕微授精の両方)かの選択を行ないます。
採卵当日に一般体外受精で受精障害が予想される場合、一般体外受精法の予定であっても、患者様の了解なしに顕微授精法に切り替えることがあります。その場合、顕微授精法(スプリット法の場合も)の費用が必要となります。 →体外受精の方法についてはこちら
自然周期の場合、月経が始まった頃には複数の卵胞が存在しますが、卵胞の成長とともに減り、最終的には1個の卵胞のみが発育し、排卵します。
体外受精の場合、妊娠の可能性を高くするために、排卵誘発剤(HMG/FSH)を投与し一度に複数の卵子を育てます。
排卵誘発剤の注射を開始すると、数日間の通院が必要となります。通院が難しい方には、自己注射をお勧めしています。詳しくは、こちらをご覧ください。
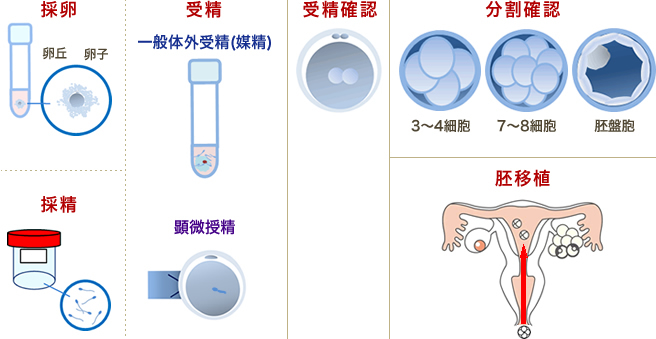
卵胞が一定の大きさに育つと、脳よりLH(黄体化ホルモン)が分泌され排卵してしまいますが、GnRHアゴニストと呼ばれる点鼻薬を前周期の黄体中期(月経の21日目くらい)より使用することで、排卵を抑えることができます。この方法をロング法といいます。
卵巣刺激の方法は、下記のようにいくつかあり、奥様の年齢や過去の治療法を考慮し、選択します。
卵巣刺激に対する反応は個人差がありますので、当クリニックでは、卵巣刺激開始前に月経中のホルモン採血やAMHの測定により、卵巣予備能(卵巣年齢)を評価し、患者様に適した卵巣刺激法を選択しております。
※注射の使用量や使用期間は、あくまで目安としています。
- ロング法
採卵前周期の黄体中期(月経の21日目くらい)よりGnRHアゴニストと呼ばれる早期排卵を抑制する点鼻薬を開始し、月経3日目より排卵誘発剤(HMG/FSH)の注射を7~10日連日投与します。点鼻薬は、採卵日の2日前まで使用を続けます。
- ショート法
月経初日よりGnRHアゴニストという早期排卵を抑制する点鼻薬を開始し、月経3日目より排卵誘発剤(HMG/FSH)の注射を7~10日、連日投与します。点鼻薬は、採卵日の2日前まで使用を続けます。
- ウルトラショート法
月経3日目より点鼻薬(1日3回、両鼻)を開始し、月経3日目より排卵誘発剤(HMG/FSH)の注射を7〜10日連日投与します。点鼻薬は、採卵日の2日前まで使用を続けます。
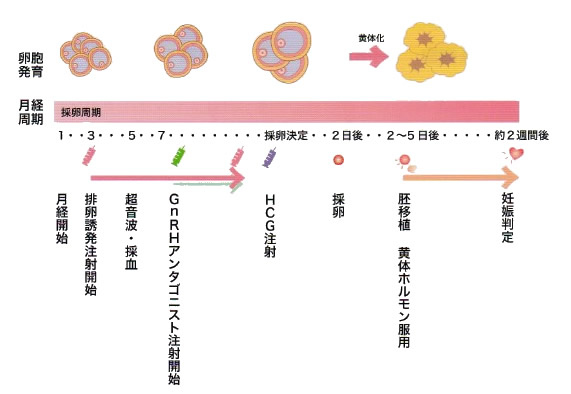
- アンタゴニスト法
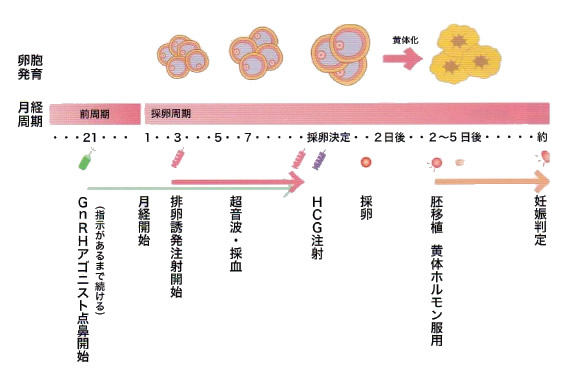
排卵を抑えるための点鼻薬ではなく、アンタゴニストという薬を使用します。月経3日目より排卵誘発剤(HMG/FSH)の注射を開始し、1番大きな卵胞が13~14mmに成長したらアンタゴニストの注射を開始します。アンタゴニストの注射は1周期に2~5本使用します。
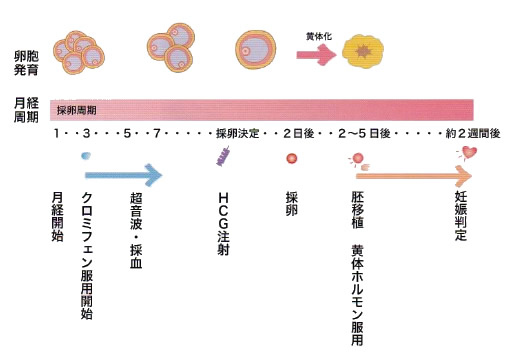
- 自然周期
卵巣刺激で卵胞の発育が少ない場合や卵巣機能が低下している場合などに行ないます。卵巣刺激などを行なわず、自然な卵胞発育に合わせてマイルドな卵巣刺激により、採卵します。
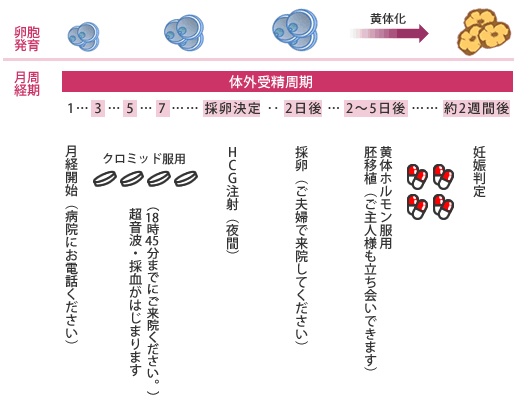
- クロミッド周期
自然周期の場合でも、発育卵胞数を増やし、排卵を抑制する目的でクロミッドやアンタゴニストの注射の使用が有効な場合があります。月経3日目よりクロミッドもしくはセキソビットを5〜7日服用します。場合によっては数日間、排卵誘発剤(HMG/FSH)の注射を併用することがあります。
- 卵胞が発育したらhCG(排卵を起こす薬)の注射を行います。
hCG投与後38〜40時間で排卵が起こります。※夜間の注射になります
- ロング法での体外受精スケジュール
- ショート法での体外受精スケジュール
- アンタゴニスト法での体外受精スケジュール
- 自然周期法(クロミフェン)での体外受精スケジュール
- クロミッド法での体外受精スケジュール
不妊治療を続けるうえで、ストレスとなることの一つに通院があります。
排卵誘発のために注射が必要となれば、連日の通院が必要です。
でも、仕事と両立していくのも、家事と両立してくのも、毎日の生活の中での連日の通院はとても大変なことです。
そこで当クリニックでは自分で排卵誘発剤を注射することをおすすめしています。
自己注射は、不安や心配に思う方も多いでしょうが、「これで大丈夫!」と患者さまが納得できるまで看護師が指導しますので、ご安心ください。
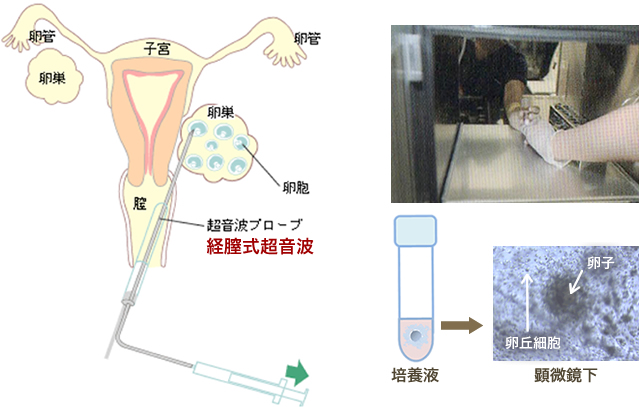
卵子を体外に取り出す方法を採卵といいます。採卵は採卵室にて基本的に静脈麻酔下で行ないますが、
卵胞数が少ない場合や、過去の既往歴で静脈麻酔が使用できない場合には坐薬のみで行なう場合もあります。
経膣式超音波で卵巣内の卵胞を確認しながら、膣より針で卵胞を穿刺し、卵胞液とともに卵子を吸引して取り出します。
このとき、採れた卵胞液は胚培養士へすぐに渡されます。そして、卵胞液中から卵子を探す作業を行ないます。
採卵は10~15分で終了します。その後、数時間ベッド(リカバリールーム)で休んでから帰宅していただきます。
採卵で卵子が確認できましたら、ご主人さまに採精していただきます。
採卵日当日に来院できない場合には、ご自宅で採精してご持参いただくか、あらかじめ凍結保存していただくことも可能ですので、ご相談ください。
採精していただいた精子は密度勾配法とswim-up法(スイムアップ法)を用いて、元気の良い精子のみを回収します。
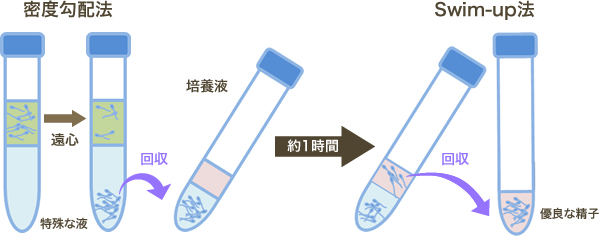
|
採卵日の午後に、精子と卵子を受精させます。受精には大きくわけて2つの方法があります。
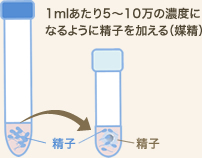
一般体外受精法では、体外に取り出した精子と卵子を、スピッツの中で受精させます。 
顕微授精の対象 
卵子には成熟卵子と未熟卵子があり、受精できるのは成熟卵子のみです。 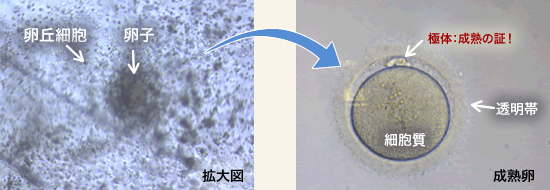 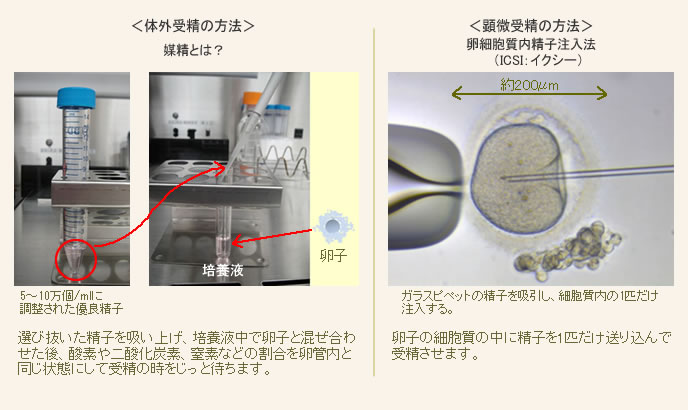
媒精もしくは顕微授精の翌日に受精確認を行ないます。観察した時に前核が2つ見えるのが正常な受精です。1つは女性由来、1つは男性由来です。  動画 ICSI(顕微授精法) ■運動良好な精子の選択

顕微鏡下で多くの精子の中から、運動良好な1個の精子を選び、回収します。 ■精子の尾(鞭毛)を押し潰す不動化処理
インジェクション(注入)用のピペットの先端で精子の鞭毛(尾)を押し潰し、不動化処理を行ないます。この不動化処理によって、卵子を活性化させる精子内の物質が放出され、受精が進むと考えられており、とても重要な処理です。処理を施した精子を再吸引して注入の準備をします。 ■顕微鏡下における精子の注入
不動化処理を施した精子を吸引したインジェクションピペットを、卵子の細胞質内に先端が確実にあることを確認しながら挿し込み、注入します。その後は、一般的な体外受精(IVF-ET)と同様に培養を行ない、胚移植へ移行します。 |
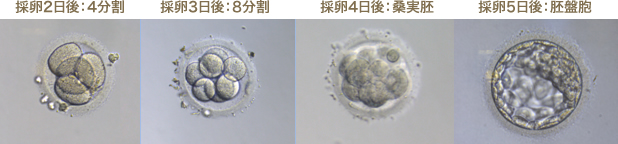
受精確認の翌日(採卵2日後)には分割を始めます。採卵2日目には4分割、3日目には8分割(初期胚)、4日目に桑実胚、5日目に胚盤胞に進んでいくのが理想的な分割速度です。
分割が進んだ胚をカテーテルで子宮の中にもどす方法を胚移植といい、胚質の良いものから移植します。
移植する胚数は過去の治療歴や奥さまの年齢を考慮して1~2個移植します。
日本産婦人科学会の規定により、奥さまの年齢や過去の体外受精実施回数によっては、1個しか移植できない場合がありますのでご了承ください。
移植は5~10分くらいで終わりほとんど痛みを伴うことはありません。
また、移植後はリカバリールムでゆっくり休んでから帰宅していただきます。
移植胚の着床を促すために、黄体ホルモンを補います。hCG注射、黄体ホルモンの筋肉注射や内服薬を使用します。
注射で黄体補充を行なう場合には、毎日の通院が必要となり、大変なストレスになります。
当クリニックの黄体補充は基本的に黄体ホルモンの内服薬で行ないますので胚移植から妊娠判定までの間通院の必要がありません。
なお、内服薬と注射による黄体補充で妊娠率に差はありません。
胚移植の約2週間後に、尿検査、血液検査で妊娠判定を行ないます。
※顕微授精(ICSI)
顕微授精の【ICSI】は、intracytoplasmic sperm injection (卵細胞質内精子注入法)の略称です。
1992年、世界で初めての妊娠例が報告されて以来、1匹の精子でも受精が可能なことから、不妊治療の現場では「ICSI」が広く行なわれるようになりました。
顕微授精は通常の媒精と比べて、精子の力によって受精させるか、ピペットという極細の針(ガラス管)で卵子の壁を貫通させて授精させるかの違いがありますので、より人工的な授精方法だと言えます。
従来の体外受精(媒精)でも、卵管や卵巣に異常があるため受精・妊娠できなかったケースや、男性側に精子が少ないなどの異常があっても受精できるようにはなりましたが、乏精子症、精子無力症、無精子症などの男性側が重度の不妊要因を抱えている患者さんは、依然、受精・妊娠が難しいままでした。
しかし、この顕微授精(ICSI)技術が確立した結果、1匹の精子だけでも妊娠が可能になり、男性側が重度の不妊要因を抱えている場合でも、子どもを授かる可能性が高くなりました。
このように、体外受精や顕微授精はここ数十年ほどの間に、急速に発達した新しい治療法と言え、現在も進化の途中であると言えます。